Systemische Glucocorticoidtherapie
Die Glucocorticoid-induzierte Osteoporose ist die häufigste Form der sekundären Osteoporose. Ca. 0.5–1% der Bevölkerung nimmt chronisch Glucocorticoide ein. Die Einnahme von Glucocorticoiden führt bereits nach kurzdauernder Einnahme zu einem erhöhten Risiko für Fragilitätsfrakturen, wobei das Risiko mit der Dauer der Therapie und der Dosis ansteigt.
Glucocorticoide haben einen direkt toxischen Effekt auf den Knochenstoffwechsel, indem einerseits die osteoanabolen Signalwege (Wnt und PPARy2) gehemmt, andererseits die antiresorptiven Mechanismen (u.a. RANKL-Synthese) gefördert werden. Zudem wird die Funktion der Osteozyten beeinträchtigt, was zu einer erhöhten Degradation der Mikroarchitektur des Knochens führt. Dies könnte erklären, weshalb Patienten unter Glucocorticoidtherapie bereits bei höherer Knochendichte Fragilitätsfrakturen erleiden als Patienten ohne Glucocorticoidtherapie. Weitere schädliche Mechanismen beinhalten die Induktion eines Hypogonadismus, die Muskelschädigung, sowie die negative Beeinflussung der Kalziumresorption.
Neben der Glucocorticoid-Einnahme hängt das Frakturrisiko aber auch von der Grunderkrankung ab – diese führt meist auch ohne Glucocorticoidtherapie zu einem erhöhten Frakturrisiko; wird die Aktivität der Erkrankung durch die Steroidtherapie günstig beeinflusst, kann dies auch zu einer Verbesserung der Knochendichte und Reduktion von Frakturen führen. Die rheumatoide Arthritis ist sicher eine der häufigsten Erkrankungen, die zumindest initial oft mit Glucocorticoiden behandelt wird. Die Frakturinzidenz bei RA-Patienten, die mindestens 15mg Prednison täglich einnahmen war deutlich höher (16 Frakturen pro 1000 Personen-Jahre) als bei denjenigen, welche weniger als 15mg pro Tag erhielten (5-9 Frakturen pro 1000 Patientenjahre). Nach Sistieren der Steroidtherapie sank das Frakturrisiko erst nach 12 Monaten wieder auf die Baseline ab. Patientinnen mit Polymyalgia rheumatica und Arteriitis temporalis wiesen Frakturraten von ca. 14.5 pro 1000 Personenjahre auf, was eine Erhöhung um 65% im Vergleich zur Kontrollpopulation bedeutet. Bei Patientinnen mit Systemischem Lupus erythematosus war das Frakturrisiko immerhin noch um 20% erhöht, obwohl diese Erkrankung ja oft jüngere prämenopausale Frauen betrifft.
Nicht-systemische Glucocorticoidtherapie
Unklarheit herrscht bezüglich nicht-systemischer Formen der Glucocorticoid-Therapie:
- Inhalierte Glucocorticoide werden zu 60–90% geschluckt und grösstenteils durch den First-Pass-Effekt in der Leber inaktiviert. Die systemische Wirkung ist deshalb praktisch vernachlässigbar. Die übrigen 10–40% werden direkt von der Lungenzirkulation in die systemische Zirkulation absorbiert und sind hauptverantwortlich für den systemischen Effekt inhalierter Glucocorticoide. Ob dieser Effekt jedoch zu einem erhöhten Frakturrisiko führt, ist umstritten. Dosen über 800ug Budesonid oder äquivalente Dosen scheinen bei Asthmatikern zu einem erhöhten Knochenverlust und vermehrter Knochenfragilität zu führen, während geringere Dosen keinen Effekt zu haben scheinen. Unsicherheit besteht auch bei COPD-Patienten: inhalative Steroide zeigten teilweise einen negativen Effekt auf die Knochendichte, teilweise jedoch auch keinen Unterschied zu Kontrollen. Auch bei dieser Erkrankung ist der positive (systemische Glucocorticoid-Therapie sparende) Effekt der inhalierten Glucocorticoide möglicherweise grösser als der schädliche Effekt durch die geringe systemisch wirksame Dosis.
- Der Effekt von epidural injizierten Glucocorticoiden ist kontrovers. In einigen Studien konnte ein negativer Effekt vor allem auf die Knochendichte der Hüfte beobachtet werden. Allerdings könnte dies auch damit zu tun haben, dass die betroffenen Patienten oft starke degenerative Veränderungen der Wirbelsäule aufweisen, welche die Knochendichte der LWS falsch hoch erscheinen lassen. Eine einzige retrospektive Studie zeigte eine Zunahme des Wirbelfrakturrisikos mit jeder zusätzlichen Steroidinjektion, während andere retrospektive Studien dies nicht bestätigen konnten.
- Der Effekt von intraartikulär applizierten Glucocorticoiden ist wenig untersucht. Es scheint zu einer transienten Suppression der Knochenbildung ohne einen wesentlichen Effekt auf das Gesamt-Skelett zu kommen.
- Perkutan angewendete Glucocorticoide können, sofern in hohen Dosen, grossflächig und auf entzündeter Haut oder dünner Epidermis angewendet, das Risiko für Frakturen erhöhen. Allerdings ist der Effekt deutlich weniger ausgeprägt als bei systemischer Glucocorticoidtherapie, so dass eine topische Therapie einer systemischen Behandlung wenn möglich vorzuziehen ist.
Frakturrisiko und medikamentöse Prävention unter Glucocorticoidtherapie
Wegen der grundsätzlich erhöhten Frakturgefährdung unter Glucocorticoid-Therapie ist die frühzeitige Abklärung und Therapie wichtig: Der 10-Jahres-Frakturrechner FRAX® enthält als wichtigen Risikofaktor auch die Glucocorticoidtherapie. Allerdings kann diese nicht dosisabhängig angegeben werden. Die Berechnung geht von einer Dosis zwischen 2.5 und 7.5 mg täglich aus. Das Frakturrisiko kann manuell angepasst werden für Dosen unter 2.5mg, bzw. über 7.5 mg. Eine differenziertere Berechnung ist mit dem (kostenpflichtigen) FRAX® plus-Tool möglich. Im Tool TOP® der OsteoporosePlattform werden Dosen von > 5mg täglich während einer Dauer von mindestens 3 Monaten berücksichtigt.
Die Schweizerische Gesellschaft für Rheumatologie empfiehlt eine Abklärung bezüglich Osteoporose mittels DXA-Messung bei einer systemischen Glucocorticoidtherapie von >5mg Prednisolon / Tag für voraussichtlich > 3 Monate. Bei einem T-Score < -1.5 sollte eine medikamentöse Osteoporoseprophylaxe auf jeden Fall erfolgen. Sind zwei oder mehr zusätzliche Risikofaktoren vorhanden (Alter > 50 Jahre, Postmenopause, Glucocorticoiddosis > 20mg täglich) sollte eine Prophylaxe bereits ab einem T-Score von < -1.0 erfolgen. In erster Linie werden Bisphosphonate peroral oder parenteral empfohlen, als 2. Wahl Teriparatid. (Abbildung 1)
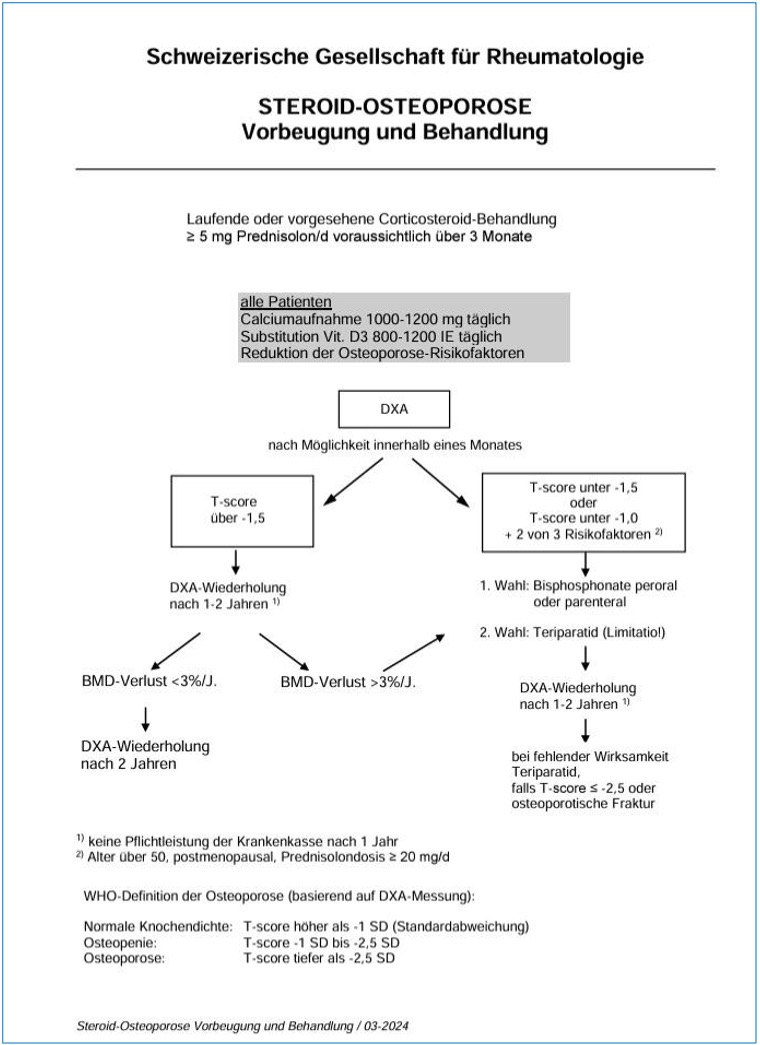
Die amerikanische Gesellschaft für Rheumatologie (American College of Rheumatology ACR) empfiehlt in den Guidelines von 2022 ein Osteoporosescreening (Anamnese bezüglich klinischer Risikofaktoren) bereits ab einer Dosis von 2.5mg / Tag, wenn voraussichtlich eine Therapie für mehr als 3 Monate vorgesehen ist. Bei Kindern und Jugendlichen unter 18 Jahren sollte bei Vorliegen von Rückenbeschwerden oder St. n. klinisch signifikanten Frakturen eine Knochendichtemessung mit Wirbelsäulenröntgen oder DXA-basiertem Frakturassessment (VFA, Vertebral Fracture Assessment) erfolgen, bei Erwachsenen auf jeden Fall eine DXA-Messung mit Wirbelsäulen – Röntgen oder VFA.
Ähnlich wie bei den allgemeinen Behandlungs-Guidelines zur Therapie der Osteoporose werden in der ACR-Guideline Patienten in 4 Gruppen eingeteilt: Tiefes, mittleres, hohes und sehr hohes Risiko. Patientinnen mit hohem und sehr hohem Risiko sollten gemäss der Guideline mindestens mit oralen Bisphosphonaten behandelt werden, gegebenenfalls kann auch Teriparatid, Denosumab oder Romosozumab zum Zuge kommen.
Wichtig zu wissen ist, dass die Kosten für eine medikamentöse Prophylaxe der Steroidosteoporose von den Kassen nicht übernommen werden müssen. In Analogie zur früheren Zulassung von Alendronat Tagestabletten (nicht mehr im Handel) zur vorbeugenden Behandlung von Patienten mit Osteopenie bei Glucocorticoidtherapie wird aber Alendronat als Wochentablette meist ohne weiteres rückvergütet. Sicherheitshalber kann auch für Alendronat eine Kostengutsprache eingeholt werden und für alle anderen Therapieoptionen ist in jedem Fall eine Kostengutsprache erforderlich.
Merkpunkte
- Systemische Glucocorticoide erhöhen bereits kurz nach Beginn der Therapie das Frakturrisiko signifikant. Für nicht-systemische Glucocorticoide ist der Zusammenhang nicht abschliessend geklärt
- Das Frakturrisiko unter Glucocorticoidtherapie ist höher als aufgrund der gemessenen Knochendichte zu erwarten wäre. Dies muss beim Errechnen des 10-Jahresfrakturrisikos mittels Tools wie FRAX und TOP berücksichtigt werden.
- Frühzeitige Abklärung bezüglich Osteoporose und gegebenenfalls eine medikamentöse Prävention sollte möglichst rasch nach Beginn einer länger dauernden Glucocorticoidtherapie eingeleitet werden
- Bisphosphonate sind die Behandlungsmodalität der ersten Wahl zur Prävention der steroidinduzierten Osteoporose. Bei zusätzlichen Risikofaktoren, bzw. hohem Frakturrisiko sollten auch andere antiresorptive, bzw. osteoanabol wirkende Medikamente erwogen werden
Referenzen
- Humphrey MB et al. American College of Rheumatology. Guideline for the Prevention and Treatment of Glucocorticoid-Induced Osteoporosis. Arthritis Care Res (Hoboken). 2023 Dec;75(12):2405-2419. Formularbeginn
- Anastasilakis AD et al. Risk and management of osteoporosis due to inhaled, epidural, intra-articular or topical glucocorticoids. Joint Bone Spine. 2023 Dec;90(6):105604.
- Adami G, Saag KG. Glucocorticoid-induced osteoporosis: 2019 concise clinical review. Osteoporos Int. 2019 Jun;30(6):1145-1156.
- Chakrabarti K, McCune WJ. Glucocorticoid-induced osteoporosis in premenopausal women: management for the rheumatologist. Curr Opin Rheumatol. 2023 May 1;35(3):161-169.
- https://www.rheuma-net.ch/de/fachinformationen/behandlungsempfehlungen
Assessed on October 10th, 2024
