Akute und chronische Hüftgelenkschmerzen sind eine häufige Thematik in der jugendorthopädischen Praxis. Deren Ätiologie ist vielfältig und reicht von Overuseproblemen über akute Sportverletzungen, die Epiphysenlösung des Hüftkopfes, die juvenile Hüftkopfnekrose über Erkrankungen aus dem rheumatischen Formenkreis bis hin zu tumorassoziierten Beschwerden. Somit ist das diagnostische und therapeutische Vorgehen sehr spezifisch auf den einzelnen Patienten und seine Problemstellung abzustimmen.
In diesem Artikel wird auf die in unserer kinder-und jugendorthopädischen Sprechstunde häufigsten Ursachen für akute Hüftschmerzen des Jugendlichen eingegangen: die sportassoziierten Verletzungen. Auf den «Klassiker», die Hüftkopfepiphysenlösung, die sich ebenfalls durch akuten Schmerz äussern kann, wird auch – jedoch nur kurz – als Differentialdiagnose eingegangen. Bei beiden Fragestellungen ist eine schnelle Behandlung erforderlich, um Spätfolgen zu verhindern.
Sportassoziierte Verletzungen des Hüftgelenkes des Jugendlichen
Allen Unkenrufen zum Trotz, Jugendliche würden sich heutzutage mehr um ihre sozialen Netzwerke, als um ihre körperliche Fitness kümmern, ergaben diverse Studien, dass sie pro Woche im Durchschnitt mehr als 5 Stunden Sport treiben und mindestens 50% Mitglied in einem Sportverein sind. Entsprechend der hohen sportlichen Betätigung, aber vermutlich auch in stellenweise inadäquater Belastung begründet, erleiden etwa 20% dieser Jugendlichen jährlich eine sportbedingte Verletzung – 2/3 davon an der unteren Extremität – die ärztlich behandelt werden muss. Klarerweise entstehen die meisten dieser Sportverletzungen bei den sogenannten Impact (Kontakt-) Sportarten wie Fussball, aber auch im Turnsport und beim Skifahren.
Generell wird zwischen sogenannten Overuseproblemen, die durch repetitive Traumata verursacht werden und direkten, traumaassoziierten Verletzungen unterscheiden.
Die Anamnese
Diese sollte so genau wie möglich erhoben werden, da anhand dieser Informationen die Problemstellung bereits relativ genau eingekreist werden kann.
Folgende Fragen sind wichtig:
- Wann sind die Symptome erstmals aufgetreten?
- An welcher Lokalisation sind diese aufgetreten?
- War es ein plötzlicher Schmerz oder ein schleichender Beginn der Symptomatik?
- Ist es ein einseitiges oder beidseitiges Problem?
- Was war der genaue Unfallhergang?
- Handelte es sich um ein adäquates Trauma?
- Bestand ein Erstereignis oder eine wiederkehrende Verletzung?
- Was hat eine allfällige Sportdispens bewirken können?
- Sind die Schmerzen im Verlauf immer noch gleich, oder haben sie Ihren Charakter verändert?
- Welche Therapie wurde bisher durchgeführt – war sie erfolgreich?
Die klinische Untersuchung
Nach der Beurteilung des Gangbildes im Hinblick auf Hinkzeichen, Rotationsauffälligkeiten und muskuläre Insuffizienzen – insbesondere auch einer Seitenasymmetrie – erfolgt die eingehende Untersuchung des Hüftgelenkes.
Zunächst wird das Gelenkspiel beurteilt, anschliessend die Bewegungsausmasse. Von besonderer Bedeutung sind Seitenasymmetrien und Schmerzangaben bei bestimmten Bewegungen. Der Impingementtest – die Innendrehung und Adduktion des flektierten Hüftgelenkes – ist hier von besonderem Interesse. Zudem wird auf Druckdolenzen untersucht, vor allem im Bereich der Apophysen (Spina iliaca anterior superior et inferior, am Sitzbein und am Trochanter major et minor). Muskuläre Verkürzungen sollten ebenfalls beurteilt werden.
Klassische Sportverletzungen des Hüftgelenkes beim Jugendlichen:
Das stete, im Jugendalter teils ausgeprägte Knochenwachstum in kurzer Zeit verursacht sekundäre Muskelverkürzungen, die generell schon ein Problem beim Jugendlichen darstellen und – da diesem häufig wenig Sorge getragen wird – einen Hauptverursacher der typischen Verletzungen darstellen.
Die offenen Wachstumsfugen und die im Jugendalter relativ sensiblen Apophysen am Becken (Ansatzpunkte der Sehnen) sind im Vergleich zum ausgewachsenen Skelett die Zonen des geringsten Widerstandes bei abrupter Spannungserhöhung der Muskulatur. Dies erklärt einerseits die Lokalisationshäufigkeit von chronischen Overuse-bedingten Schmerzen, andererseits auch die akuten Verletzungen in diesen Bereichen. Im Folgenden werden die 4 häufigsten Avulsionsverletzungen dargestellt:
Avulsionsverletzung der Spina iliaca anterior superior (SIAS)
Diese Avulsionsverletzung wird typischerweise beim schnellen Sprinten und beim Hürdenlauf verursacht. Ein intensiver Zug des sehnigen Ansatzes des Musculus sartorius kann eine abrupte Avulsionsverletzung der SIAS verursachen. Die Schmerzen treten meist schlagartig auf und sind streng lokalisiert an der SIAS und etwas distal davon. Klinisch fällt auf, dass das Bein nicht oder nur mit starken Schmerzen von der Unterlage abgehoben werden kann. Zudem besteht häufig ein lokaler Druckschmerz, ein Hämatom und die SIAS scheint konturmässig im Seitenvergleich verstrichen. Eine gezielte Röntgenaufnahme gibt Aufschluss. Ein MRI ist nur notwendig bei Unklarheiten über den Dislokationsgrad. In der Regel ist die Behandlung konservativ und erfolgt anhand von Teilbelastung des betroffenen Beines über 6 Wochen mit anschliessender Röntgenkontrolle. Üblicherweise ist die Callusbildung sehr ausgeprägt und fusioniert die dislozierte SIAS wieder mit dem Beckenknochen (Abb. 1).
Bei höheren Dislokationsgraden und sehr sportlichen Jugendlichen kann die Indikation zur offenen Reposition und Verschraubung gestellt werden.
Avulsionsverletzung der Spina iliac anterior inferior (SIAI)
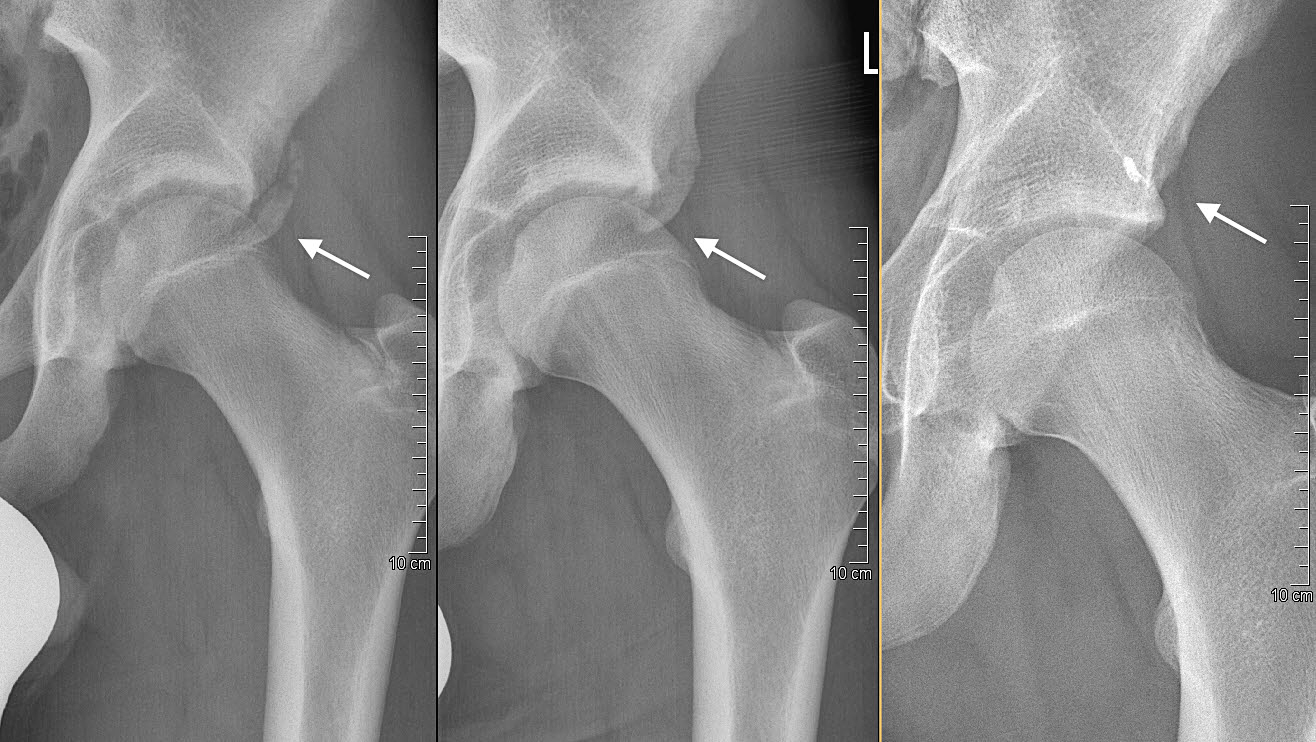
Der einzige zweigelenkige Muskel des Musculus quadriceps, der Rectus femoris, setzt knapp oberhalb des Hüftgelenkes mit seiner Pars directa an der SIAI an. Das klassische Verletzungsmuster ist die abrupte Überstreckung des Hüftgelenkes bei gleichzeitig gebeugtem Kniegelenk, wie es typischerweise beim «Pressschlag» beim Fussball auftreten kann oder bei einem missglückten Schussversuch, wobei man mit dem Fuss im Rasen hängen bleibt. Es wird von einem schlagartigen Schmerz in der Leiste berichtet, häufig gefolgt von einer Nichtbelastbarkeit des Beines. Nicht selten wird diese Verletzung bagatellisiert und zunächst kein Röntgenbild gemacht. Dies ist problematisch, denn nur so kann die Diagnose gestellt und der Dislokationsgrad bestimmt (Abb. 2) sowie eine adäquate Therapie eingeleitet werden, die primär aus konservativer Sicht eine Teilbelastung an Stöcken für 6 Wochen beinhaltet, üblicherweise mit einer radiologischen Stellungskontrolle nach 1 Woche, falls eine Dislokation besteht.
Auch bei dieser Verletzung ist grundsätzlich eine konservative Behandlung gerechtfertigt, es sei denn, der Dislokationsgrad ist so ausgeprägt, dass bereits primär ein «Subspine Impingement» vorliegt. Die nach kaudal dislozierte Apophyse erzeugt dann eine relative Enge vor dem Hüftgelenk und konsekutiv eine Flexionseinschränkung. In diesen Fällen ist eine offene Reposition und Refixation mittels Schraubenosteosynthese gerechtfertigt. Am Häufigsten erfolgt dieses Vorgehen aber sekundär, wenn sich das Subspine Impingement erst später manifestiert und durch eine ausgeprägte Callusbildung verstärkt wird (Abb. 3).
Dann wird meistens so vorgegangen, das die Knochenapposition offen entfernt wird und die Rectussehne mittels Ankern refixiert wird.
Avulsionsverletzung des Tuber ischiadicum
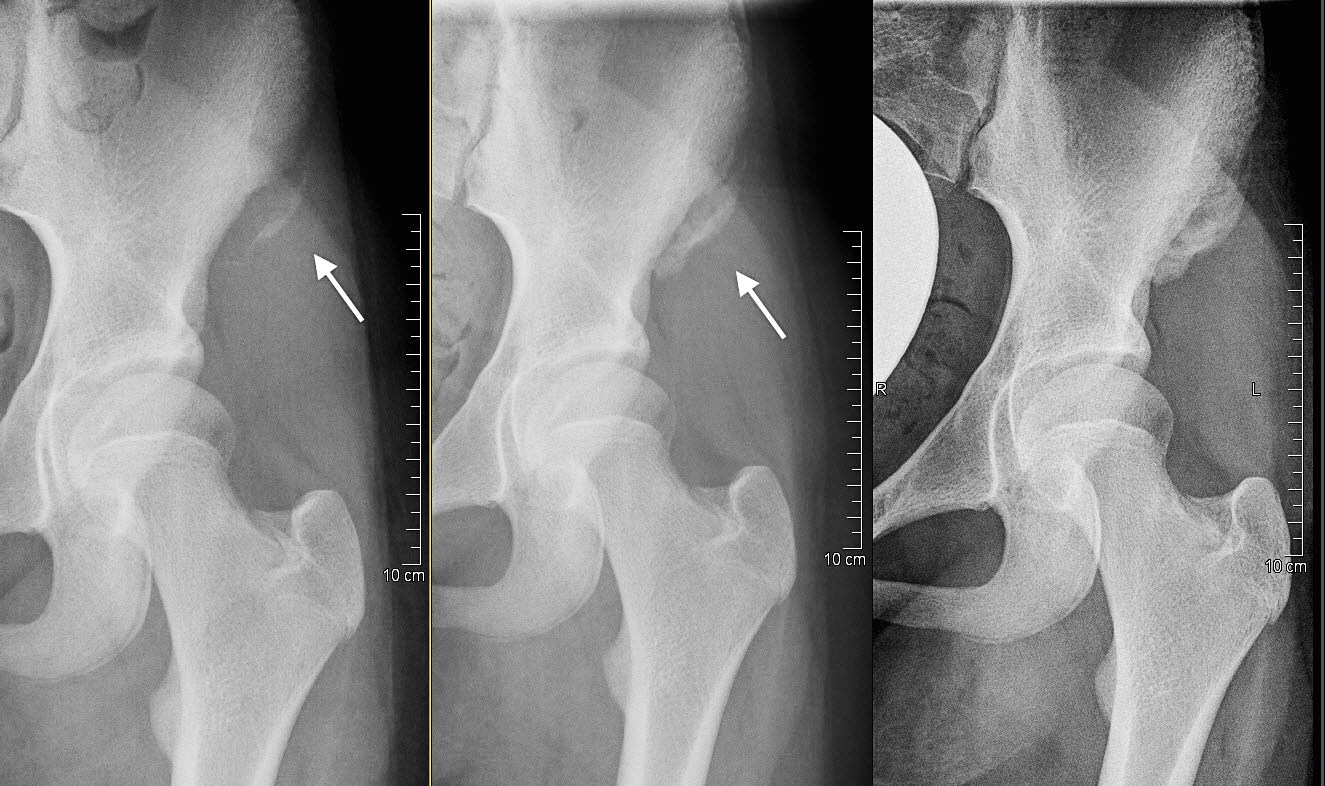
Klassischerweise kommt es zu einem partiellen oder vollständigen Abriss der Hamstringssehnen (ischiokrurale Muskulatur) bei einer abrupten und ausgeprägten Flexion des Hüftgelenkes bei gleichzeitig gestrecktem Kniegelenk. In dieser Situation ist die zweigelenkige ischiokrurale Muskulatur extrem angespannt und es kann beim Jugendlichen zu einer Avulsionsverletzung am Tuber ischiadicum (Abb. 4) kommen.
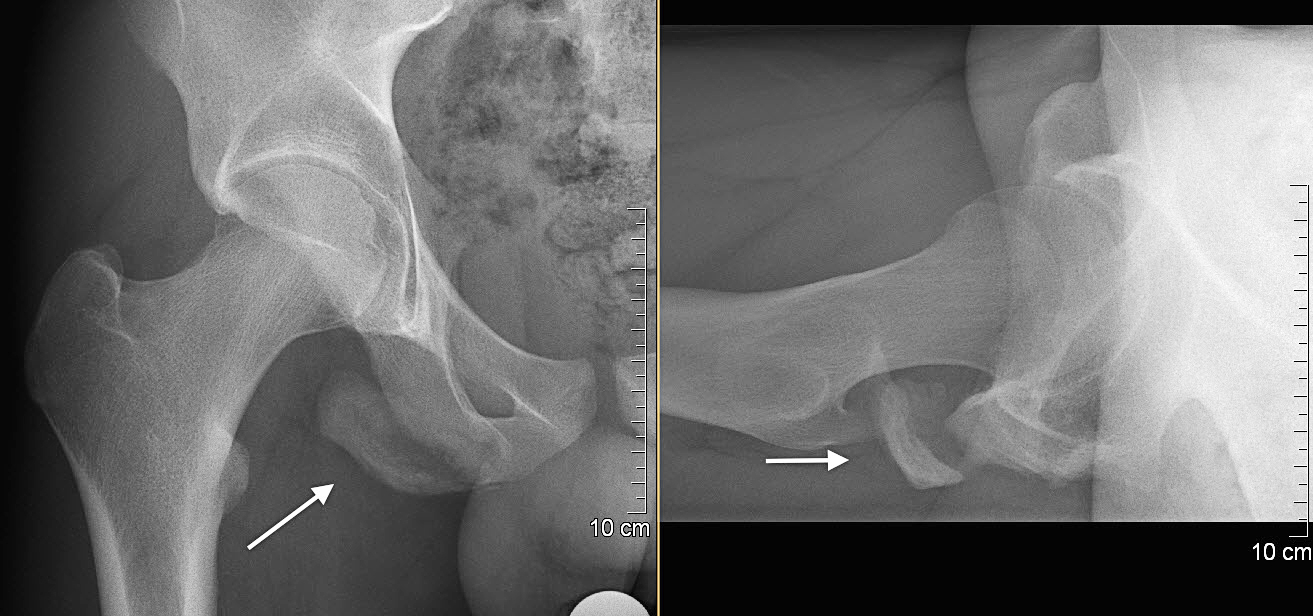
Typische Verletzungsmuster sind der Sturz nach vorne beim Wasserskifahren, eine Sprunglandung auf dem gestreckten Bein mit starker Vorneigung des Körpers oder beim Fussball das Verfehlen des Balles beim Schussversuch, wobei das Bein unnatürlich weit nach vorne schwingt. Die Schmerzen werden schlagartig und unmittelbar im Sitzbeinbereich angegeben, teilweise nach distal austrahlend. Auch hier ist das konventionelle Röntgen die erste Diagnostik der Wahl. Zeigt sich ein höherer Dislokationsgrad mit dem Verdacht auf eine vollständige Avulsion, kann ein MRI weitere Informationen geben, insbesondere im Hinblick auf eine operative Versorgung. Auch bei dieser Verletzung ist jedoch meistens eine konservative Therapie mit Teilbelastung über 6 Wochen gerechtfertigt. Bei einem höheren Dislokationsgrad oder sekundär bei einer starken und beim Sitzen störenden Callusbildung und zu erwartenden funktionellen Einbussen, kann eine offene Refixation oder eine Resektion der Knochenschuppe unter zeitgleicher Refixation der Hamstrings am Sitzbein in Erwägung gezogen werden (Abb. 5).
Avulsionsverletzung am Trochanter minor und major
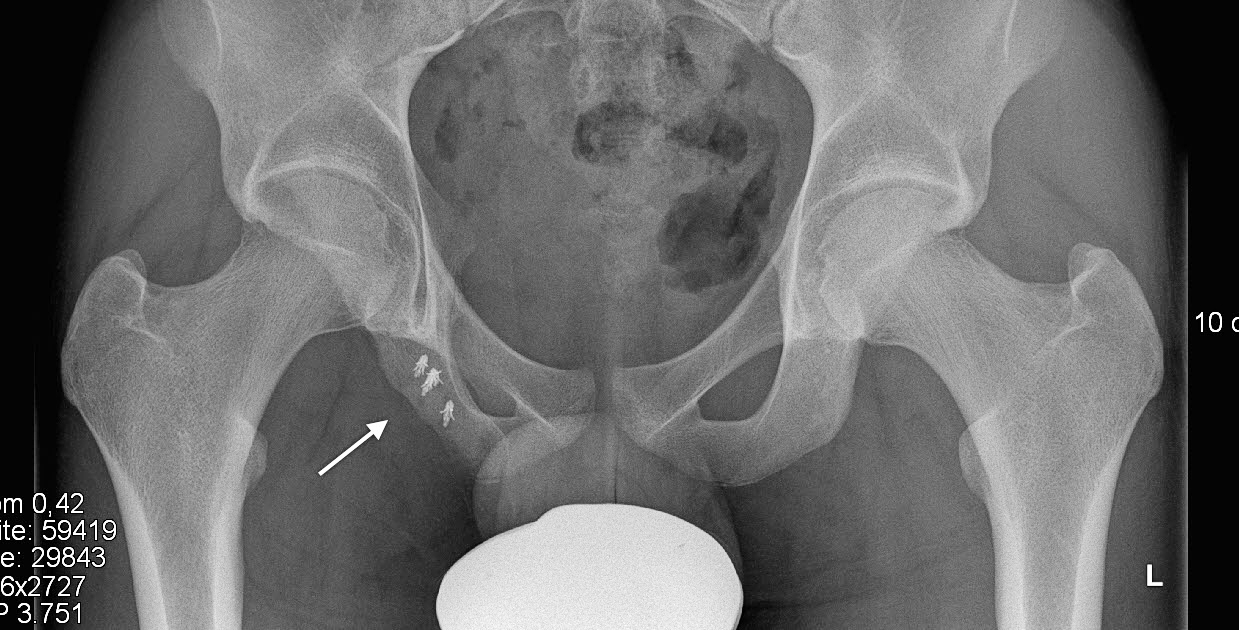
Die Avulsionsverletzung des Trochanter minor (Abb. 6) ist die klassische Spagatverletzung.
Eine plötzliche und maximale Spannung der Psoassehne kann zu der Dislokation der Apophyse am Trochanter minor führen. Die funktionellen Einbussen sind häufig gering, zudem ist eine üblicherweise starke Callusbildung hilfreich, um eine Kontinuität wieder herzustellen, so dass diese Verletzungen praktisch immer konservativ versorgt werden können. Eine plötzliche Spannungserhöhung der Hüftabduktoren und auch eine chronische Überbelastung können zu einer Avulsionsverletzung des Trochanter major (Abb. 7) führen. Ein chirurgisches Vorgehen ist selten notwendig, hängt aber vom Dislokationsgrad ab.

Hüftkopfabrutsch – Epiphyseolysis Capitis Femoris
Als Auslöser von hüftgelenksnahen Beschwerden des Jugendlichen muss unbedingt auch die Hüftkopfepiphysenlösung genannt werden, die ebenfalls zu chronischen, belastungsabhängigen Schmerzen führen kann oder auch zu einem plötzlichen Schmerzereignis. Typischerweise handelt es sich um eher adipöse Jugendliche zu Beginn der Pubertät, die ohne eigentliches Trauma über zunehmende Leistenschmerzen klagen, verbunden mita Hinkzeichen und einer Aussenrotationsstellung des betroffenen Beines.
Grundsätzlich wird zwischen der chronischen, der akut auf chronischen und der akuten Verlaufsform unterschieden.
Bei der akuten und akuten auf chronischen Epiphysenlösung handelt es sich um eine orthopädische Notfallsituation, da die Durchblutung des Hüftkopfes gefährdet ist und bei inadäquater Therapie eine Hüftkopfnekrose droht.
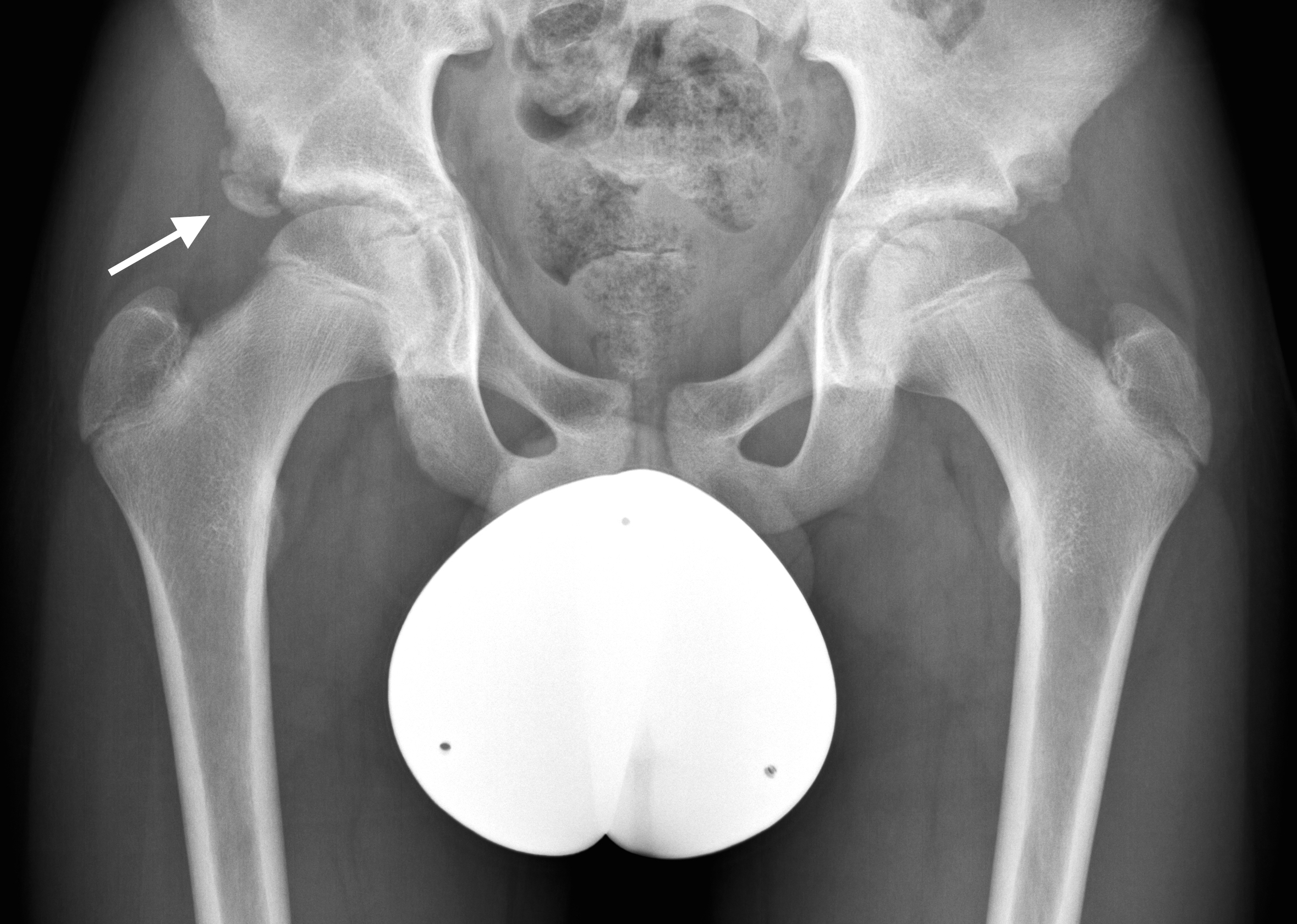
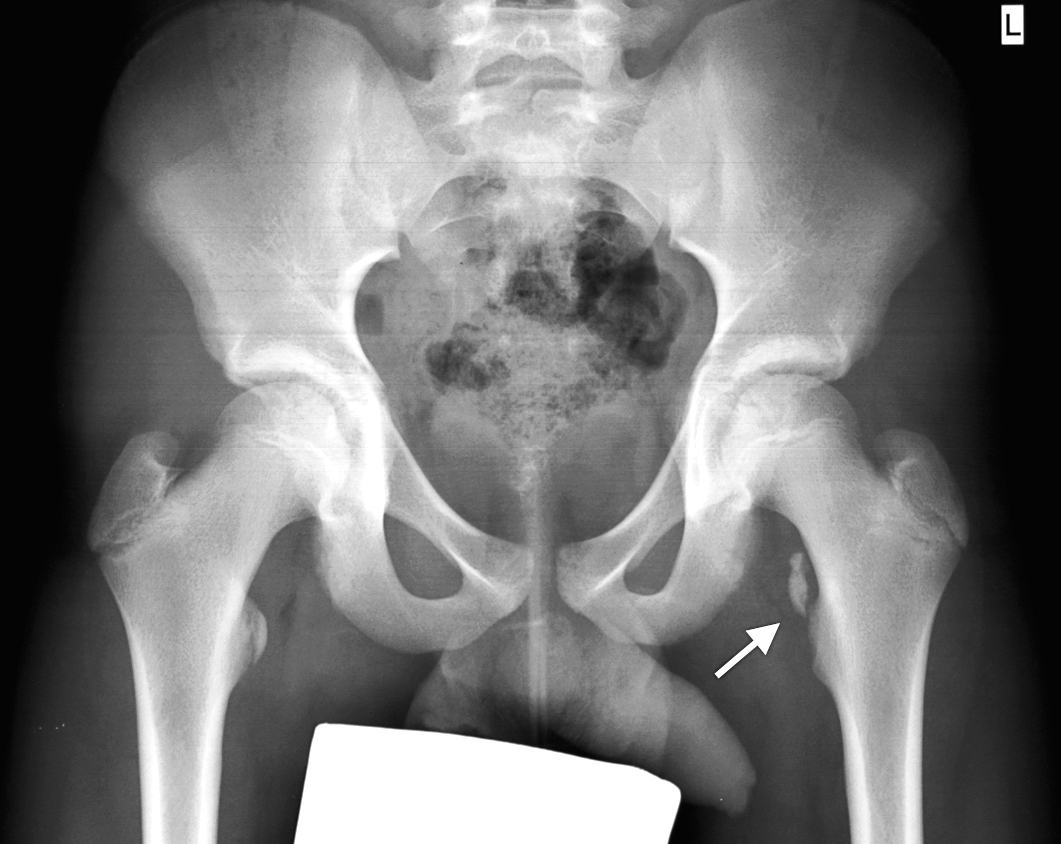
Die Klinik ist eigentlich schon eindeutig, typischerweise besteht auf der betroffenen Seite das sogenannte «Drehmannzeichen»: Bei langsamer Beugung des betroffenen Gelenkes kommt es in Abhängigkeit vom Abrutschgrad zu einer zunehmenden, deutlichen Aussenrotation des Beines. Eine Innenrotation ist nur unter Schmerzen möglich, die Beschwerden werden typischerweise in der Leiste und in der ventralen Oberschenkelmuskulatur angegeben. Die etwas distalere Schmerzprojektion führt nicht selten zu radiologischen Abklärungen des Kniegelenkes. Eine Röntgenuntersuchung in beiden Ebenen (Beckenübersicht im Liegen und Imhäuseraufnahme beidseits) ist unabdingbar (Abb. 8) und die Diagnose kann anhand dieser Bilder gestellt werden.
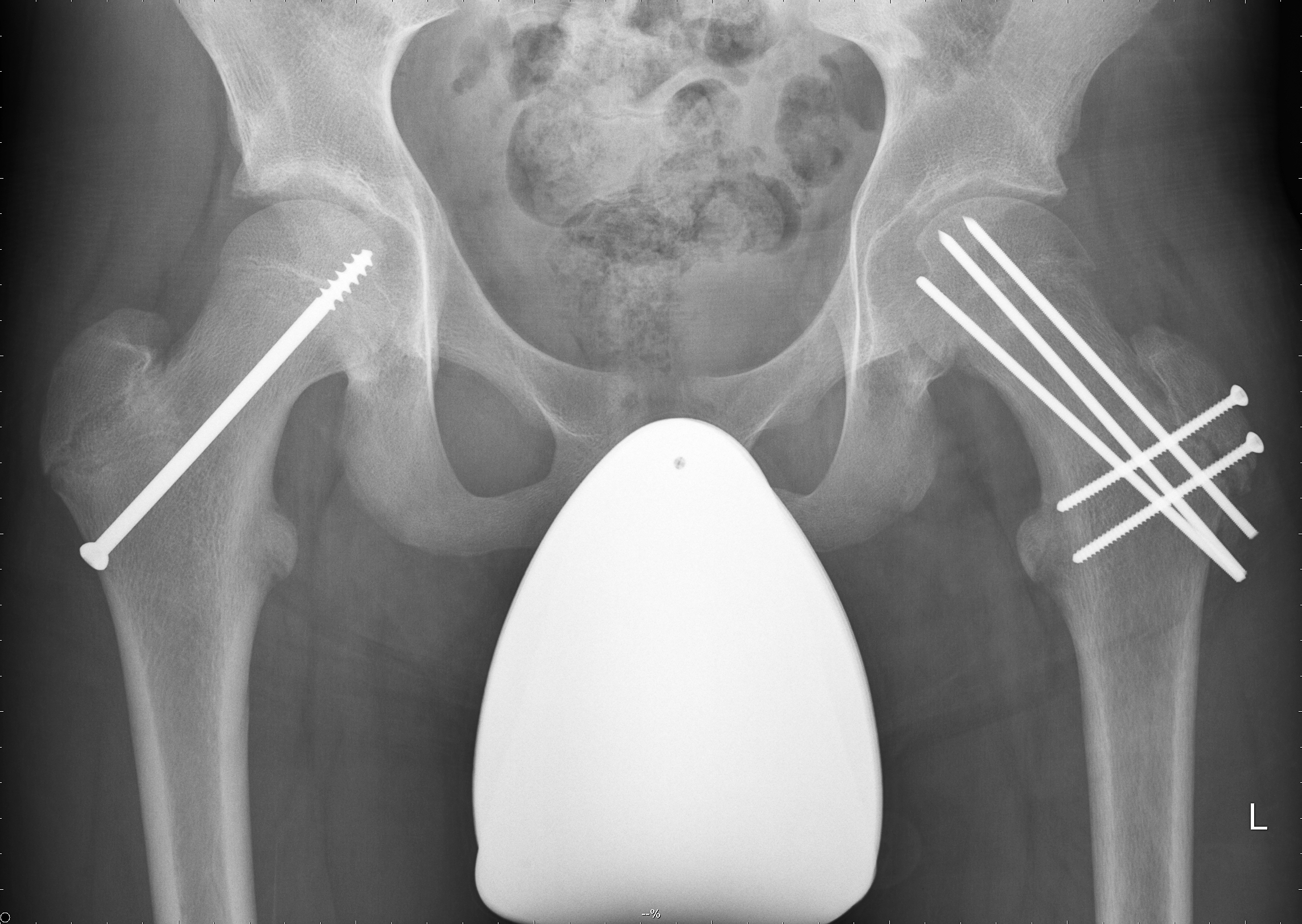
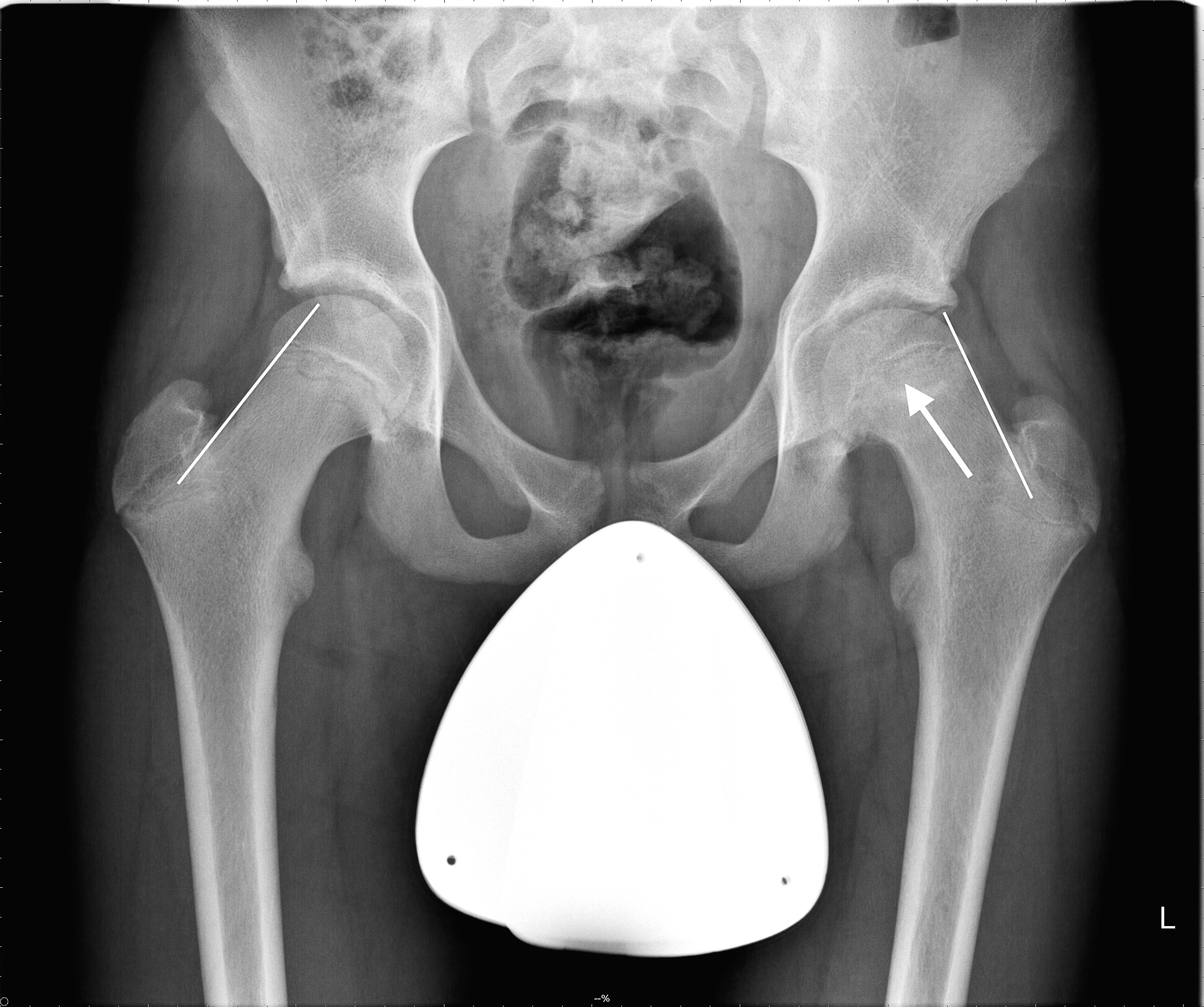
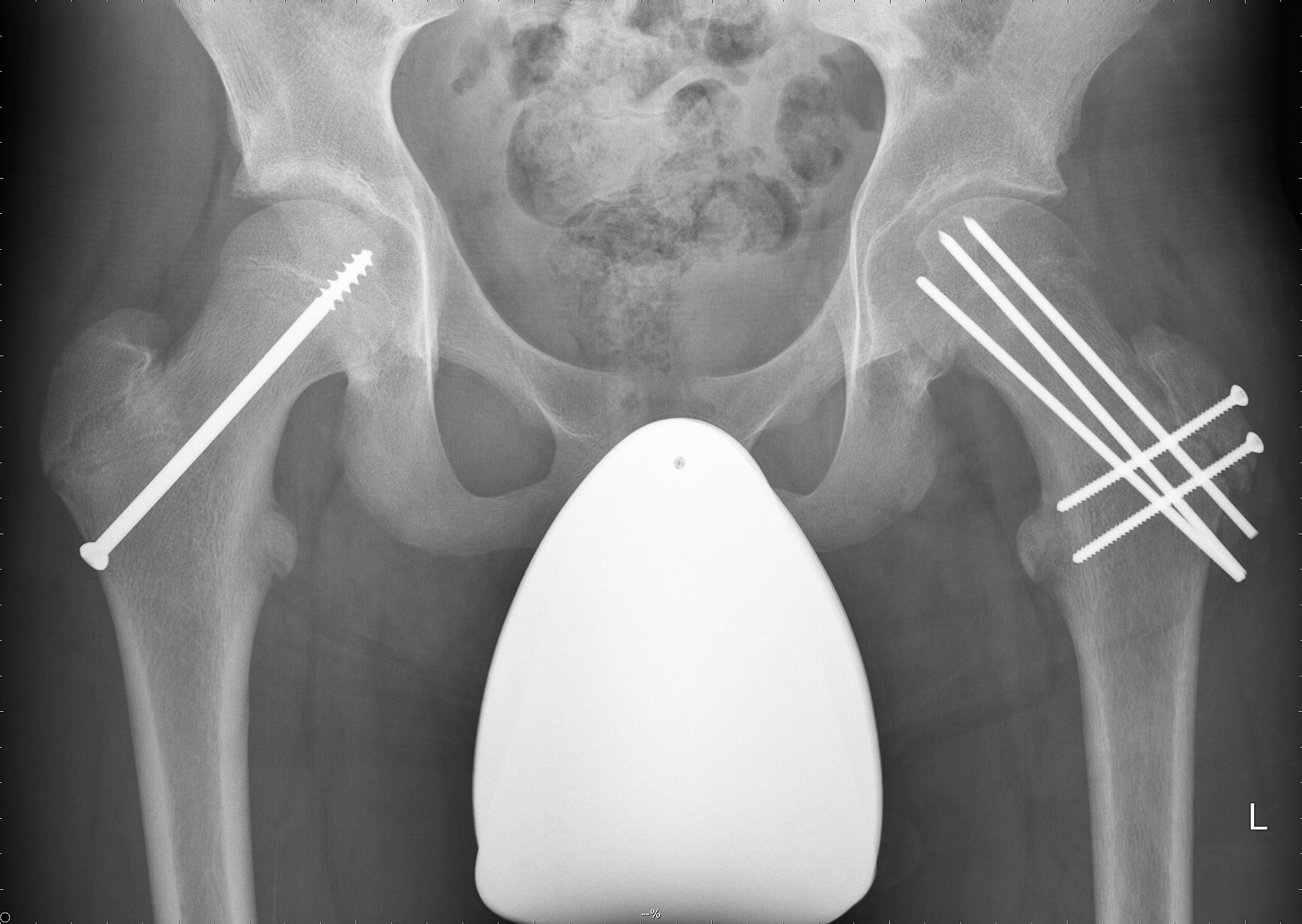
Immer wieder sehen wir aber auch Jugendliche in der Praxis mit einer Epiphysenlösung, die leider häufig zu spät diagnostiziert wurde, da entweder nicht an dieses Krankheitsbild gedacht wurde oder die Röntgenbilder fehlinterpretiert wurden. Die Therapie ist immer operativ und reicht von einer beidseitigen in situ Verschraubung mit, oder ohne arthroskopischer Offsetkorrektur bis zur offenen Reposition der abgerutschten Epiphyse (Abb. 9).